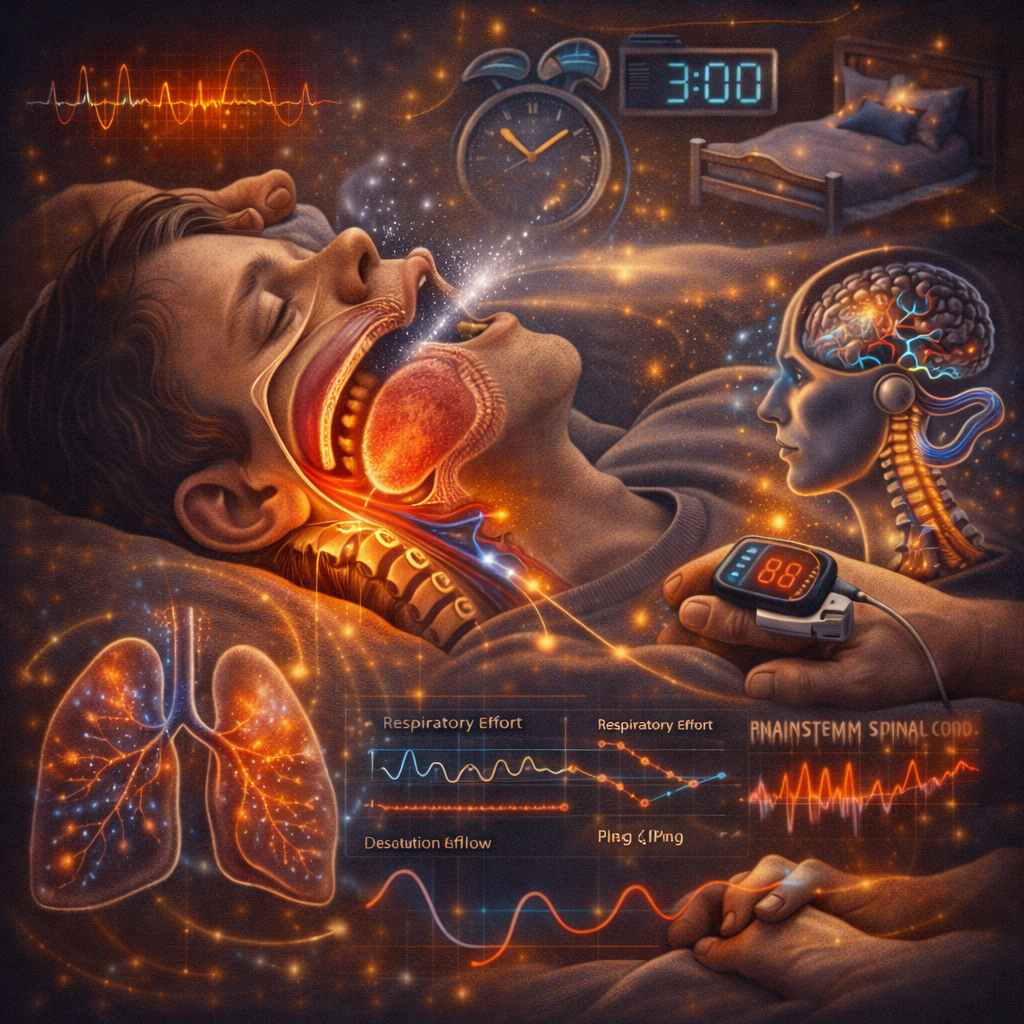
Ronco
O ronco é um som respiratório decorrente da vibração dos tecidos moles da via aérea superior durante o sono, causado por fluxo aéreo turbulento em segmento parcialmente colapsável da faringe (palato mole, úvula, pilares tonsilares e base da língua). Não é necessariamente patológico e pode ocorrer de forma primária ou integrar um espectro que evolui para apneia obstrutiva do sono (AOS).
No ronco isolado predomina o fenômeno vibratório. Já na AOS há colapso dinâmico recorrente da via aérea, com redução ou interrupção do fluxo, hipoxemia intermitente e fragmentação do sono.
Apneia do Sono
Define-se pela ocorrência repetida de apneia (cessação completa do fluxo) ou hipopneia (redução ≥30% por ≥10 s associada à dessaturação ≥3–4% e/ou microdespertar), conforme a Academia Brasileira do Sono.
Apneia Obstrutiva
Caracteriza-se por colapso da via aérea superior com esforço respiratório preservado. O drive ventilatório está presente, frequentemente elevado, mas a ventilação é ineficaz pela obstrução.
Apneia Central
Há ausência de esforço respiratório por falha do drive, gerado por redes bulbares (complexo pré-Bötzinger, grupos respiratórios dorsal e ventral), moduladas por quimiorreceptores centrais (CO₂/pH) e periféricos (O₂) e por influências corticais e comportamentais. O CO₂ é o principal determinante fisiológico do drive.
Durante o sono, o controle ventilatório se modifica: redução no NREM, instabilidade no REM e aumento abrupto no despertar. Assim, na AOS há drive elevado com ventilação reduzida; na apneia central, o drive diminui ou desaparece.
A avaliação do drive é indireta na prática clínica (esforço toracoabdominal, pressão esofágica, P0.1, overshoot ventilatório). Na apneia obstrutiva típica: colapso → ↑pCO₂ → ↑drive → aumento do esforço → despertar → hiperventilação compensatória.
Apneia Mista
Inicia com componente central seguido de obstrutivo.
Fisiopatologia da SAHOS
A síndrome da apneia e hipopneia obstrutiva do sono (SAHOS) resulta da interação de:
Anatomia desfavorável (macroglossia, hipertrofias, retrognatia, pescoço largo)
Redução do tônus dos dilatadores faríngeos (especialmente genioglosso)
Instabilidade do controle ventilatório (loop gain elevado)
Limiar de despertar baixo
Trata-se de distúrbio de colapsabilidade faríngea associado à instabilidade ventilatória e fragmentação do sono.
Epidemiologia e Clínica
A SAHOS moderada a grave afeta ~10–20% dos homens e 5–10% das mulheres, aumentando com idade, IMC e circunferência cervical, sendo subdiagnosticada.
Sintomas noturnos: ronco, pausas respiratórias, engasgos, sono fragmentado.
Sintomas diurnos: sonolência, cefaleia matinal, déficit cognitivo, irritabilidade.
Há fenótipo não sonolento com risco cardiovascular mantido.
Consequências
Associa-se a hipertensão resistente, fibrilação atrial, AVC, coronariopatia, diabetes tipo 2 e aumento da mortalidade. Mecanismos: hipóxia intermitente, ativação simpática, estresse oxidativo, inflamação e disfunção endotelial.
Diagnóstico
A polissonografia é padrão ouro, com cálculo do IAH: leve (5–14), moderada (15–29), grave (≥30). Testes domiciliares podem subestimar casos complexos. E são raramente indicados
Classificação do Ronco
Primário, SRVAS ou associado à SAHOS.
Avaliação Otorrinolaringológica e por Imagem
Inclui exame anatômico (septo, cornetos, tonsilas, Mallampati, mandíbula) e endoscopia do sono induzido para padrões de colapso.
A cefalometria em telerradiografia permite análise bidimensional das relações craniofaciais (SNA, SNB, PAS, MP-H), identificando predisposição anatômica. É útil, porém limitada por ser estática e em vigília.
Tratamento
Medidas gerais: perda de peso, evitar álcool, decúbito lateral, higiene do sono.
CPAP é padrão ouro, especialmente na SAHOS grave, com eficácia dependente da adesão.
Aparelhos intraorais em casos indicados promovem avanço mandibular.
Cirurgias, também em casos indicados conforme o fenótipo, incluem uvulopalatofaringoplastia, tonsilectomia, avanço maxilomandibular, entre outras.
Na apneia central, trata-se a causa; pode-se usar ventilação servo-adaptativa.
SRVAS e diagnóstico diferencial
A SRVAS cursa com IAH baixo, despertares frequentes e sono não reparador.
Diferenciais: insônia, depressão, narcolepsia, movimentos periódicos de membros, refluxo laringofaríngeo.
Integração Neurofuncional
A SAHOS pode ser entendida como falha da automatização ventilatória durante o sono. O controle ventilatório integra geradores bulbares, feedback quimiorreceptivo, mecânica da via aérea e modulação cortical. Com a retirada da vigilância, a estabilidade depende dos mecanismos automáticos; se vulneráveis, emerge o colapso, analogamente a outras falhas de automatização motora.


No comment yet, add your voice below!